
16 мар Kolposkopija i Papa test
Šta je Papa test?
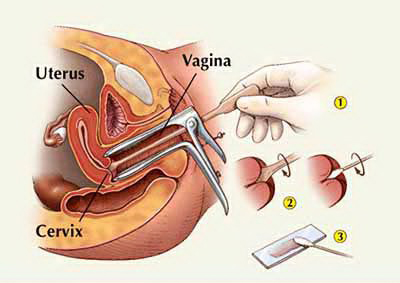
Papanikolau analiza je najverovatnije najuspešnija metoda od svih osmišljenih procedura za skrining kancera u početnoj fazi. To je screening metoda kojom se stapićem i četkicom skidaju ćelije sa površine grlića materice i iz cervikalnog kanala da bi se posmatrale pod miroskopom. On otkriva prisutnost abnormalnih ćelija koje mogu postati kancerogene ili ukazati na prisutnost raka. PAPA testom prikupljajene ćelije se stavljaju na staklenu podlogu i šalju na dalje citološko ispitivanje.
Papanikolau kvalifikacija ima pet grupa, a to su: I i II grupa kojom su obuhvaćene normalne ćelije, III grupa su abnormalne ćelije, IV grupa su maligne ćelije u manjem broju, dok V grupa predstavlja brojne maligne ćelije. PAPA test se uvek radi u kombinaciji sa kolposkopijom jer je tačnost dijagnostike kombinovanjem ove dve metode 98%, dok je tacnost samo citološkog pregleda 79% a kolposkopskog 87%.
Šta je Kolposkopija?
Kolposkopija je neinvazivna i bezbolna metoda kojom se pod uvelicanjem posmatra grlic materice, vagina i vulva. Kolposkopija je od izuzetne je vaznosti u dijagnostici premalignih promena grlica materice.
Iza pojma ranica na grliću materice koji traje 50 godina se kriju oboljenja koja remete normalan izgled epitelnih ćelija koje spolja oblažu grlić materice. Upravo taj cilindrični i pločasto-slojeviti epitel grlića se gleda i analizira kolposkopskim pregledom i papa testom.
Brojna oboljenja mogu dovesti do poremećaja u izgledu kolposkopskih slika grlića. Obična gljivična ili bakterijska infekcija, hronična upala, poremećaj Ph vagine, prisustvo HPV infekcije ili kondiloma, kao i odredjena prekancerozna stanja. Jako je bitno precizno sagledati promene na grliću materice jer se tu medju njima može kriti i cervikalni karcinom!
Bitno je znati i da put od ”opasnije ranice“ do raka grlića (prekanceroza u kancer) može biti veoma kratak i često u praksi nije duži od 6 meseci.
Kolposkopija moze da detektuje promene izazvane HPV-om (humanim papiloma virusom) kao i genitalne bradavice (kondilome) i upale. Nanosenjem sircetne kiseline i Lugolovog rastvora detektuje eventualne promene na grlicu materice. Kada se kolposkopija i PAPA test rade prilikom istog pregleda, tacnost rezultata se povećava do 95%.
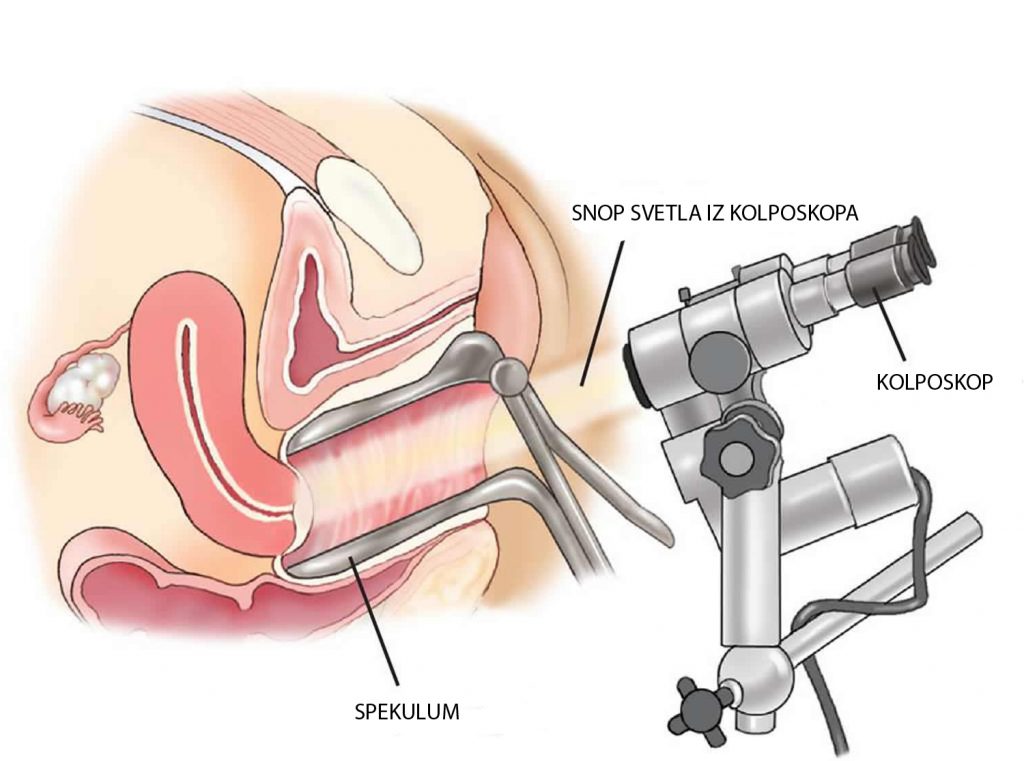
Kolposkopija podrazumeva pregled grlića materice, vagine i spoljašnjih genitalija pod uveličanjem od 10-50 puta. Na ovaj način mnogo precijznije sagledavamo promene na genitalnim organima žene i donosimo odluku o daljem postupku koji može biti samo praćenje datih promene ili zahteva proveru tkiva biopsijom.
Kolposkopija se izvodi pre bimanuelnog ginekološkog pregleda. Najpre se kolposkopski pregledaju spoljašnji genitalni organi, a zatim se aplikuje spekulum da bi se kolposkopski pregledali vagina i grlić materice. Premazivanjem grlića 3% sirćetnom kiselinom, otklanja se višak sluzi, epitel grlića bubri da bi se eventualno videli znaci moguće HPV infekcije.
Po završenom pregledu sirćetnom kiselinom, radi se Šilerova proba gde se grlić premazuje Lugolovim rastvorom (rastvor joda). Zdrave ćelije pločasto slojevitog epitela sadrže glikogen koji vezije jod pa kažemo da je epitel jod pozitivan (grlić dobija tamno braon boju), a ćelije cilindričnog i displazičnog epitela, kao i maligne ćelije, ne sadrže glikogen i jod su negativne.
Kolposkopski pregled se radi na istom stolu i u istom položaju kao obični ginekološki pregled, obavlja se nakon prestanka menstruacijskog krvarenja ili sredinom ciklusa. Kolposkopija je bezbolna, a nelagodna je kao i svaki drugi ginekološki pregled. Kolposkopija traje oko 10-13 minuta i ne radi se pod anestezijom.

Cilj kolposkopije:
– rano otkrivanje sumnjivih promena na površini grlića materice, koje mogu vremenom ako se ne leče da prerastu u karcinom grlića materice.
– tačna procena mesta i stepena sumnjivih (prekanceroznih) promena (L-SIL, H-SIL)
– mogućnost prepoznavanja promena povezanih sa HPV virusom (humani papiloma virus) koji se smatra najvažnijim faktorom za nastanak raka vrata materice.
– prepoznavanje već postojećeg karcinoma grlića materice u početnim ili uznapredovalim stadijumima.
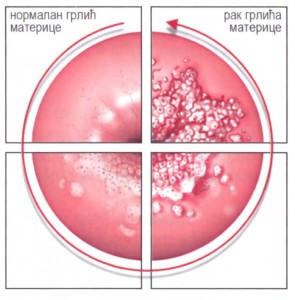
Kolposkopski nalazi
Sve kolposkopske slike možemo da podelimo na:
• normalan kolposkopski nalaz: skvamozan epitel, cilindričan epitel (ektopija) i transformaciona zona
• abnormalan kolposkopski nalaz: leukoplakija, mozaik, punktacija, AW polja, jod negativna polja, atipična vakularizacija
• kolposkopski suspektan invazivni karcinom
• nezadovoljavajući kolposkopski nalaz: skvamokolumnarna granica se ne vidi, teška inflamacija ili teška atrofija
• raznovrsni kolposkopski nalaz: infalamacija, atrofija, ulceracije, kondilomi.
Biopsija glića:
Ukoliko postoje kolposkopski sumnjive slike uzima se komadić tkiva za analizu (biopsija) i tada se može dati kratkotrajna lokalna anestezija u sam vrat materice. Grlić materice nije toliko oživčen nervnim završecima te intervencije na njemu i nisu puno bolne. Biopsija se u dosta slučaja može raditi i bez ikakve anestezije ukoliko se radi bržim-beskrvnim metodama -dijatermijom ili laserski koje ne zahtevaju šivenje samog bioptičkog mesta. Proširena biopsija grlića tj Loop dijatermija se već radi u lokalnoj ili kratkotrajnoj opštoj anesteziji zato što se tim intervencijama sa grlića uzima nešto veća količina tkiva.
Pod kontrolom kolposkopa moguće je uraditi i različite intervencije, koje su predhodno dijagnostikovane, koje zahtevaju precizan rad pod uveličanjem a koje uključuju:
- abrazije kondiloma, papiloma,
- biopsije vulve, vagine, grlića, uklanjanje različitih promena vulve, vagine i grlića (predhodno dijagnostikovanih promena „ranica“ na grliću, cista vagine, i sl.),
- različite korektivne intervencije.
Kolposkopski pregled uz uzimanje Papa brisa potrebno je raditi jednom do dva puta godišnje, pod uslovom da je prethodna kontrola bila u granicama normale. U slučaju postojanja promena na grliću kolposkopske kontrole moraju biti češće.
Preporuke su da se ginekološki pregled grlića materice vrši jednom godišnje. Kada postoji sumnja na postojanje promena, pacijenti se mogu češće pozivati na kontrolu npr. jednom na 4- 6 meseci.
Prvi ovakav pregled treba uraditi najkasnije 3 godine posle prvog seksualnog odnosa, ali ne kasnije od 21. god. života.
Da li je kancer glića materice izlečiv?
Ukoliko se identifikuje u najranijoj fazi, rak grlića materice (kao i svi ostali ginekološki kanceri) je izlečiv u gotovo 100% slučajeva. Šanse za detektovanje kancera cerviksa u najranijoj fazi se povećavaju redovnim kontrolama Papanikolau testa sa kolposkopijom.
Imam „ranicu“ na grliću materice. Koliko je to opasno?
„Ranica“ je neslavni naziv za čestu promenu na grliću materice koja ne mora biti opasna. Medicinski naziv je ektopija tj. prisustvo jedne vrste epitela tamo gde mu nije mesto. Naime, epitel iz kanala grlića materice se pojavljuje na spoljnoj površini grlića, što se vidi kao crveno ili belo polje, a nastaje kao posledica : infekcije ili mehaničke povrede grlića tokom porođaja ili je normalna fiziološka pojava uslovljena cikličnim hormonskim fluktuacijama karakterističnim za reproduktivni period. Ova promena se u najvećem broju slučajeva sanira spontano ili po izlečenju eventualno prisutne infekcije. Ali njeno postojanje zahteva kolposkopski pregled sa PA testom i analizom vaginalnog sekreta jer se tek po pristizanju rezultata možemo izjasniti da li se radi o normalnoj fiziološkoj pojavi ili nečemu drugom što zahteva terapiju ili praćenje.
HPV i rak grlića materice
Grlić materice je donji deo materice, dužine oko 3 cm. Njegov slobodni deo koji prominira u vaginu naziva se portio vaginalis i pokriven je pločasto slojevitim epitelom bez orozavanja. Cervikalni kanal prekriva jednoslojni cilindrični epitel. Granica između ova dva epitela je najčešće mesto pojave ćelijske displazije. Displazija znači abnormalnost u izgledu, obliku i deobi ćelija. Smatra se za prekanceroznu leziju. Rak grlića materice se svrstava u grupu polno prenosivih bolesti, koje izaziva HPV (humani papilloma virus), iz grupe visoko i srednje rizičnih virusa.
Važno je imati u vidu da je otkrivanjem raka grlića materice u početnoj fazi, lečenje jednostavnije i kraće traje. Pacijent može biti 100% izlečen i vratiti se svom normalanom životu.
HPV infekcija je danas postala najčešće seksualno prenosiva bolest. To je opasan i vrlo infektivan virus. Smatra se da ih ima više od 160 tipova. Oni se svrstavaju u tri grupe (nisko, srednje i visoko rizični). Postoji oko 40 tipova HPV-a koji mogu da inficiraju genitalne organe. Neki od njih mogu da izazovu promene na grliću koje mogu da prerastu u rak.
Među najonkogenijim su tipovi 16 i 18, odgovorni za oko 80% slučajeva raka grlića materice. Manji broj je izazvan tipovima : 33, 35, 39 i 52.
Genotipovi virusa 16 i 18 su poznati po izraženom onkogenom karakteru i agresivnijoj evoluciji, od jednostavnih promena do ozbiljnijih, u vrlo kratkom vremenskom periodu.
Kada dođe do infekcije sa HPV-om, većina ljudi i ne zna da je inficirana, jer obično infekcija ide bez simptoma. Teško je odrediti kada je osoba prvi put postala zaražena. Većina žena zaraženih HPV-om prođe bez ikakvih posledica. Ozdrave u period od 6 do 24 meseca, a da i ne znaju da su imale infekciju.
Kod 10% zaraženih dolazi do pojave raka. Razvoj kancerogenih ćelija može trajati godinama ili čak decenijama nakon početne infekcije.
U Srbiji svake godine oboli oko 1.250 žena od raka grlića, a oko 470 žena umre. Na drugom mestu smo po smrtnosti, a na četvrtom po broju obolelih žena od raka grlića u Evropi.

Kako se prenosi HPV?
HPV se prenosi seksualnim putem, а može se preneti i u toku porođaja sa majke na dete (HPV može inficirati sluzokožu gornjih disajnih puteva i konjuktive oka). Zato se kod dece u uzrastu od 10 do 15 godina starosti mogu pojaviti laringealni polipi.
Koliko je česta zaraza humanim papiloma virusom?
To je najčešća polno prenosiva bolest. Toliko je česta da svi seksualno aktivni muškarci i žene u nekom momentu života bivaju zaraženi nekim tipom ovog virusa. Većina osoba nikad ne sazna da je imala infekciju. Nemaju simptome i tako prenesu virus partneru da toga nisu ni svesni.
Lezije koje vode ka karcinomu grlića materice, mogu se pojaviti već sa 21 – 24 godinom. To se može dogoditi kada pacijenti rano započnu svoj seksualni život i od prvog seksualnog kontakta stupe u kontakt sa onkogenim tipom HPV virusa.
Rak grlića materice može se manifestovati menstrualnim krvarenjem između dva ciklusa ili pri seksualnom odnosu uz manju bol. Pacijenti ne osećaju bolove pa i iz tog razloga, neretko, odlaze lekaru kasno, u poodmakloj fazi bolesti. Ukoliko se javi bol, on se na žalost uvek javlja u uznapredovalim fazama bolesti.
Faktori rizika za nastanak raka grlica materice su:
- Žene koje su seksualnu aktivnost započele pre 16. godine;
- Žene koje su imale veći broj seksualnih partnera;
- Promiskuitetan partner;
- Nezaštićeni polni odnosi;
- Žene koje u anamnezi imaju seksualno prenosive bolesti ili genitalne bradavice;
- Osobe kod kojih postoji odsustvo normalnog imunog odgovora;
- Veći broj porođaja;
- Dugotrajno uzimanje oralnih kontraceptiva;
- Loš socijalno-ekonomski status;
- Pozitivna porodična anamneza;
- Izostanak redovnih citoloških pregleda.
Rak grlića materice dolazi bez simptoma. Nema bola, nema svraba, nema neprijatnosti. Srećom prekancerozne promene na grliću, veoma sporo prerastaju u rak grlića materice. Preinvazivni stadijum raka grlića materice znači da je rak ograničen na epitel, nema prolaza kroz bazalnu membranu, tj. nema prodora u dubinu. U tom stadijumu može biti više godina. Ovaj stadijum obično nema simptoma. Invazivni stadijum raka grlića materice zahvata dublje slojeve i širi se u okolne organe, limfne i krvne sudove.
Ukoliko primetite da vam se gustina, boja i miris sekreta promenila, to može biti prvi znak da se obratite svom izabranom ginekologu. Iz tog razloga, vrlo je važno da se skrining testovi sprovode redovno.
Kada se rak grlića materice proširi, obično daje sledeće simptome:
- Krvarenje posle polnog odnosa (ovakva krvarenja nastaju nakon povrede novostvorenih tumorskih krvnih sudova, tokom odnosa ili prilikom pregleda);
- Krvarenje može nastati i nakon spontanog odvajanja nekrotičnih tumorskih masa.
- Uporan sukrvičav vaginalni sekret neprijatnog mirisa;
- Bol u maloj karlici – nastaje kao posledica nekroze tumora ili udružene pelvične inflamatorne bolesti;
- Bol u leđima – nastaje zbog zahvaćenosti ilijačnih limfnih čvorova;
- Bol u epigastrijumu – nastaje zbog metastaza u paraaortalnim limfnim čvorovima.
- Ostali simptomi su: gubitak telesne težine i apetita, opšta slabost i malaksalost, otežano mokrenje, opstipacija, otoci nogu, prelomi kostiju, itd.
Kako se dijagnostikuju promene na ćelijama grlića materice?
PAPA test je sastavni deo godišnjeg ginekološkog pregleda. Ako PAPA test pokaže abnormalne promene, Vaš ginekolog će Vam uraditi dodatne testove. Neki od njih su: kolposkopija, bris grlića na bakteriološki pregled – mikoplazma, ureaplazma, hlamidija trahomatis i HPV tipizacija.
HPV test
Paralelno sa Papa testom, iz istog uzorka, može se izvesti i HPV test (genotipizacija humanog papilloma virusa) ako se za Papa test koristi metoda uzorkovanja na tečnoj podlozi. HPV infekcija humanim papilloma virusom najčešći je uzrok pojave lezija.
U zavisnosti od PAPA brisa, ponekad je potrebno uraditi biopsiju grlića i kiretažu kanala grlića- preparat se šalje na patohistološki pregled. U poslednje vreme sve češće se radi LOOP i RF – isecanje promene na grliću materice do zdravog tkiva i mikroskopski pregled ivica promene prema okolnom zdravom tkivu.
Terapija:
Lečenje zavisi od stadijuma u kome je bolest otkrivena.
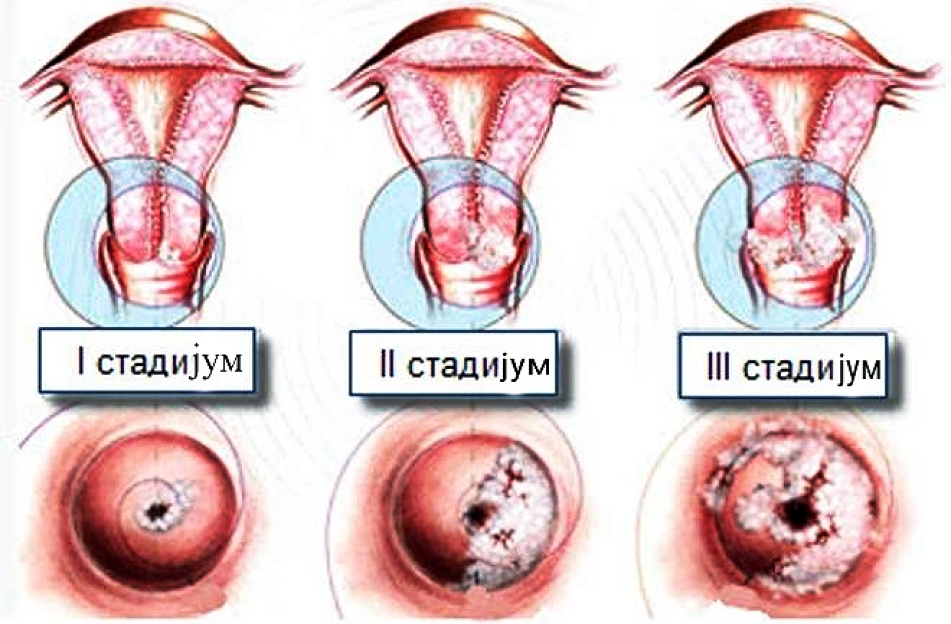
Stadijum O:
Promene tipa L-SIL (CIN 1), ako je HPV negativan, samo se prati.
Ako je HPV pozitivan, promenu je potrebno ukloniti nekom od tzv. destruktivnih tehnika – laser, vaporizacija, hladna koagulacija, krioterapija i elektokauterizacija.
U koliko je promena iz grupe H-SIL (CIN 2 ili CIN 3), lečenje se sprovodi nekom od tehnike ekscizije-konizacija skalpelom, konizacija laserom, Loop-dijatermija, a ponekad se radi i histerektomija.
Stadijum IA 1 – hiruško lečenje (totalna ili radikalna histerektomija);
Stadijum IA2, IB, IIA – kombinacija radioterapije i radikalne histerektomije;
Stadijum IIB, III, IVA – kombinacija radioterapije I hemioterapije;
Stadijum IVB – individualna terapija.
Prognoza bolesti:
Verovatno petogodišnje preživljavanje : Stadijum 0 – 100%, Stadijum I-90%, dok Stadijum III-35%, a Stadijum IV- 10%.

Uklanjanje kondiloma
Abrazija kondiloma predstavlja uklanjanje polnih bradavica nastalih infekcijom humanim papiloma virusom. Humani papiloma virus (HPV) se prenosi putem kontakta, najčešće seksualnim putem i spada u seksualno prenosive bolesti. Postoji više od 100 tipova HPV od kojih su najopasnijij proonkogeni virusi, tj. tipovi koji mogu da dovedu do malignog oboljenja.
Oslabljen imunitet, promiskuitentnost i kontakt sa obolelima od HPV, kao i deljenje ličnih predmeta povećava rizik za oboljevanje od HPV. Dijagnoza infekcije humanim papiloma virusom se postavlja kliničkim pregledom, kolposkopijom, brisom po Papanicolaou, histopatološkim pregledom bioptata, sirćetnim testom, DNA testom itd.
Metode lečenja podrazumevaju:
- Smrzavanje – korišćenje tečnog azota kako bi se uništile bradavice
- Terapija laserom
- Terapija aparatima pod visokom temperaturom – elektrokauterom ili “loop” elektrohirurško uklanjanje bradavica
- Hirurgija – hirurško uklanjanje bradavica velikih dimenzija
Pre intervencije uklanjanja polnih bradavica treba uraditi kolposkopiju i PA test, cervikalni i vaginalni bris. Intervencija se radi u loklanoj anesteziji ili analgosedaciji. Trajanje intervecije zavisi od raširenosti i veličine promena. Nakon intervencije može se javiti bol, crvenilo i otok na mestu sa kojeg su kondilomi uklonjeni.
Terapija nakon intervencije podrazumeva lokalne anestetike, sredstva koja poboljšavaju epitelizaciju, antiseptičke rastvore za lokalnu primenu i antibiotike. Posle intervencije, u periodu od 6 nedelja preporučljiva je apstinencija.
Najčešća komplikacija je recidiv – ponovno javljanje bradavica.
HPV vakcina se primenjuje od 2006. Imunizacija sa HPV vakcinom sprovodi se u 33 zemlje Evrope. Nedavna istraživanja zabeležila su da se u poslednjih deset godina stopa infekcije HPV-om smanjila u zemljama sa visokim nivoom imunizacije. Registrovane vakcine ne štite od svih tipova HPV-a, koji mogu dovesti do nastanka raka grlića meterice. U Srbiji su registrovane dve vakcine – Cervarix i Gardasil. U Srbiji još nema nacionalnog programa vakcinacije sa HPV vakcinom.
Najbitniji faktori za pobedu u borbi sa ranicama grlića su:
- Redovne kolposkopske, Papa i Hpv kontrole
- Korektan odnos i poverenje pacijenta u izabranog lekara
- Precizna dijagnostika i disciplina pacijenta
- Brza reakcija, poštovanje algoritma lečenja i intervencija
- Pragmatičan pristup bolesti bez iracionalnog straha
Šta je najvažnije za bezbednost same intervencije?
-Vaša odluka o izboru lekara koji će vam uraditi dijagnostiku i intervenciju!
Vaš pregled i intervenciju kod dr. Radovića možete zakazati klikom na dugme KONTAKT.
Zbog angažovanosti više ginekologa u ordinaciji potrebno je naglasiti ime lekara koga želite odabrati za vaš pregled!
Autori:
- IT-SEO i medicinski tim
- dr M. Radović
- Spec. Ginekolog Konsultant Ordinacija Raović i Živaljević (od 2014god.)
Beograd 21.09. 2021 god.

Pacijenti posle intervencija
NAPOMENA
Sadržaj web sajta nije zamena za profesionalni medicinski savet, dijagnozu ili terapiju i nije prilagođen ličnim potrebama pojedinog korisnika. Informacija sadržana na sajtu je predstavljena sa namerom obrazovanja korisnika u pogledu zdravlja i lečenja. Informacije na sajtu dr Radovića nisu zamena za lekarski pregled niti su sugestija za određeni program lečenja. Cilj informacija na sajtu je da dopuni vašu informisanost o zdravlju i lečenju. U slučaju zdravstvenog problema obratite se vašem lekaru ili drugom stručnom licu radi pregleda u ovlašćenoj zdravstvenoj ustanovi. Pre primenjivanja bilo kakvog saveta pročitanog na sajtu dr Radovića se obavezno posavetujte sa nadležim lekarom ili/i obavite pregled kod istog.

